【成長に影響が出る?】子どもの睡眠時無呼吸症候群について

目次
子どもがいびきをかいて寝ていると「よっぽど疲れたのかな」「熟睡しているな」と思いがちですが、もしかすると睡眠時無呼吸症候群がかくれているかもしれません。
いびきが続く場合や、無呼吸が頻繁にある他、日中不機嫌であったり、情緒不安定であったりした場合は、注意が必要です。
ここでは、子どもの睡眠時無呼吸症候群について、症状の特徴や寝ているとき・普段の様子を見るときのポイント、睡眠時無呼吸症候群の原因などについて解説しています。
お子さんのいびきが気になっている人は、参考にしてみてください。
子どもの睡眠時無呼吸症候群の特徴

子どもがいびきをかいて寝ているときや、途中静かになったかと思うといびきが再開する場合は、無呼吸になっている可能性があります。
子どもがいびきをかいて寝ているときにチェックしておくポイントの他、以下の項目に分けて解説します。
・寝ているときのチェックポイント
・朝起きたときのチェックポイント
・普段の様子で気を付けてみておくべきポイント
医療機関に受診する目安にもなりますので、参考にしてみてください。
寝ているときのチェックポイント
子どもが寝ているときは、以下の様子についてチェックしてみましょう。
・いびきをくりかえしている
・呼吸が数秒止まっているときがある
・咳込むときがある
・寝汗をかいたり夜トイレに起きたりする
・眠りが浅くちょっとした刺激(髪をなでる、布団をかけ直すなど)で目が覚めてしまう
上記の状態は、熟睡できていません。睡眠時無呼吸症候群により、呼吸が浅くなり寝ているようで眠れていない、無意識に息苦しさを感じている可能性があります。
お子さんに当てはまっている状態はないか、確認してみてください。
朝起きたときのチェックポイント
朝起きたときのお子さんの様子にも、睡眠時無呼吸症候群が関わっている可能性があります。以下の様子がないか、確認してみてください。
・口が乾いている
・不機嫌
・起こさないと起きない
・起きてもしばらくぼんやりしている
朝起きたときの様子は、普段寝起きの悪いお子さんでは判断がつかない様子も多いです。しかし、いつもより不機嫌さが強い場合や、今までは起きてきていたが、起きられなくなってきたなど、寝ているときのポイントと合わせて、朝起きたときの様子もチェックしてみましょう。
普段の様子で気を付けてみておくべきポイント
普段の生活で気を付けてみておくべきポイントは、以下の6つです。
・昼寝の回数が多い
・身体が重そうにしている
・元気がない
・注意力に欠けている
・落ち着きがない
・鼻が詰まっているときが多い
睡眠時無呼吸症候群により、夜間の睡眠の質が低下することで日中の生活に上記のような影響が出ます。 眠れていないことで、日中眠い、疲れが取れないことで身体が重い、集中力がないなどの症状が見られるため、お子さんの様子について気を付けて見てあげましょう。
子どもの睡眠時無呼吸症候群を放っておくと成長に影響が出る

子どもの態度や様子を見て、睡眠時無呼吸症候群ではないかと気になる人は、今後の成長にも影響が考えられるため、早めの受診がおすすめです。
子どもの成長では、以下の2点に影響が出やすいと考えられています。
・身長が伸びない
・学習成績が伸び悩む
どちらも、身体的・精神的に子どもが成長するとともに気になっていく部分であるため、どのような影響があるのか、確認していきましょう。
身長が伸びない
子どもの身体は、成長ホルモンが分泌されることで身長が伸びたり、体重が増えたりして、大人の身体つきへと成長していきます。
成長ホルモンとは、夜間深い眠りについているときに最も分泌量が増えるホルモンと言われており、睡眠時無呼吸症候群により眠りが妨げられることで、分泌量が減量すると言えます。
成長ホルモンは身体の成長の他にも、身体を活発に動かすためにエネルギーを作る物質に変える働きをしており、人間の身体にとって重要なホルモンです。 以上のことから、睡眠時無呼吸症候群により夜間の深い眠りが妨げられることで、成長ホルモンの分泌が低下し、身長が伸びなかったり、体重が増えなかったりなどの影響が出ます。
学習成績が伸び悩む
睡眠時無呼吸症候群により、夜間の睡眠が十分にとれないことで、集中力が低下し、学童期以降の子どもは授業に集中できず、成績が落ちる子や伸び悩む子がいます。
なかには授業中に眠ってしまう場合や、理解力が追い付かず授業の内容が頭に入ってこないことも考えられます。
授業に集中できない子ども自身が、自分にイライラしてしまうことも考えられ、情緒面でも悪影響が考えられるでしょう。
子どもの今後の成長を考慮すると、睡眠時無呼吸症候群は侮れず、気になる人は医師に相談するのがおすすめです。
参考:
子どもの成長発達に影響を及ぼすいびき、小児睡眠時無呼吸症候群
小児の睡眠時無呼吸症候群の定義
小児の睡眠時無呼吸症候群の定義は下記の通りに記されています。
成人の場合は、「10秒以上の呼吸停止が、1晩(7時間の睡眠中)に30回以上、または1時間に5回以上ある」とされています。
小児睡眠時無呼吸症候群
小児の場合は、「無呼吸時間が10秒に至らなくても、2回分の呼吸停止があれば無呼吸と診断できる」とされています。
また、重症度は下記の通り、AHIによって分類されます。
AHIとは睡眠時間1時間あたりに起こる無呼吸、および低呼吸の合計の回数を示しています。
・軽症 AHIが2以上5未満
・中等症 AHIが5以上10未満
・重症 AHIが10以上
子どもの睡眠時無呼吸症候群を診断するには、検査の結果も必要になります。検査は頭や胸・腹、足など各箇所にセンサーを付けなければならないため、子どもには難しい検査になりますが、医師と相談しながら必要な場合は前向きに検査を検討しましょう。
現在は、自宅で指と鼻のセンサーを取り付けるだけでできる検査もあります。
AHIについては、下記のコラムでも解説していますので、ぜひ参考にしてみてください。
小児の睡眠時無呼吸症候群の原因

小児の睡眠時無呼吸症候群の原因は、以下の通りです。
・扁桃腺の肥大
・アデノイド
・肥満 それぞれメカニズムや睡眠時無呼吸症候群になる理由について、解説していきます。
扁桃腺の肥大
扁桃腺とは、舌の奥にあるリンパ組織のことです。鼻や喉から侵入したウィルスや細菌は扁桃腺に付着し、扁桃腺の免疫反応により体内にウィルスや細菌が侵入するのを防ぐ役目をしています。
扁桃腺は人によって大きさが異なり、大きい場合は気道を圧迫し睡眠時無呼吸症候群につながる可能性があります。
アデノイド
アデノイドとは、鼻の奥から喉にかけてできるリンパの塊をいいます。
子ども特有のものであり、2~3歳頃から大きくなり始め、6歳頃をピークに小さくなっていくのが一般的です。 アデノイドも扁桃腺の肥大と同様に、気道を物理的に圧迫することで睡眠時無呼吸症候群に発展する可能性があります。
肥満
大人と同様に、脂肪が気道を外側から圧迫することで空気の通り道を塞ぎ、睡眠時無呼吸症候群を発症します。
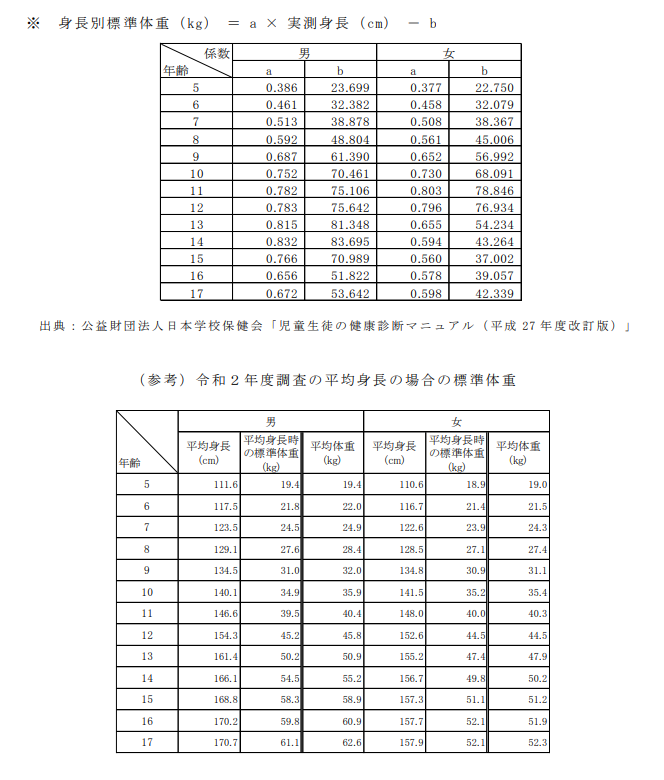
子どもの肥満度は、性別・身長・体重によって詳しく計算されます。以下の計算式で出ますので確認してみましょう。
(実測体重‐標準体重)÷標準体重×100=肥満度(%)
標準体重とは、男女別・身長別に振り分けた体重の中央値としています。
以下の表を参照ください。
出 典 : 公 益 財 団 法 人 日 本 学 校 保 健 会 「 児 童 生 徒 の 健 康 診 断 マ ニ ュ ア ル ( 平 成 27 年 度 改 訂 版 ) 」
引用:肥満・痩身傾向児の算出方法について
例えば、8歳男児の身長が131cm、標準体重が27.6Kg、実測体重が33Kgだったとします。
上記の計算式に当てはめて計算してみましょう。
(33-27.6)÷27.6×100=19.565・・・
肥満度は19%となりました。
肥満度の分類は、以下の通りです。
【幼児】
・15%以上:太りぎみ
・20%以上:やや太りすぎ
・30%以上:太りすぎ
【学童期】
・20%以上:軽度肥満
・30%以上:中等度肥満
・50%以上:高度肥満
子どもの肥満については、食生活の欧米化やゲームや動画配信の普及などにより運動する機会が減っていることなどから、肥満が増えていると言われています。
子どもは成長しますので、過度に心配して食事制限したり、運動を強制したりせず、医師と相談しながら体格をコントロールしていきましょう。
参考:
肥満‐日本小児内分泌学会
肥満・痩身傾向児の算出方法について‐文部科学省
日本人小児の体格の評価‐日本小児内分泌学会
小児の睡眠時無呼吸症候群の治療

小児の睡眠時無呼吸症候群の場合、以下の治療方法が選択されます。
・軽い鼻閉や鼻水の場合は様子を見る
・寝る姿勢を改善する
・減量
・CPAP
・肥大した扁桃腺やアデノイドを取り除く手術
睡眠時無呼吸症候群の原因や、重症度によって治療方法が異なるため、医師と相談しましょう。
参考:
小児睡眠時無呼吸症候群
軽い鼻閉や鼻水の場合は薬で様子を見る
アレルギー性鼻炎や、花粉症などで一時的な鼻閉でいびきや無呼吸を起こしている場合は、軽度であれば内服薬や点鼻薬で様子を見ることがあります。
扁桃腺やアデノイドが原因による気道の閉塞も、軽度であれば様子を見ることが多いです。特にアデノイドは成長とともに小さくなっていくことが一般的であるため、成長を見守りながら様子を見ていることが多いでしょう。
寝る姿勢を改善する
いびきや無呼吸は、横向きに寝ると改善する傾向があります。
横向きに寝るように、背中に枕を当てて寝るだけであるため、手軽にできる治療方法と言えるでしょう。
ただし、夜間10~30回寝返りを打つと言われているため、一晩中横向きで寝てはいられません。同じ体位でいることで、血流の悪化や、肩や足の付け根など下を向いている部分に痛みが出ることもあります。 軽度の睡眠時無呼吸症候群では有効な治療方法ではありますが、デメリットもあるため医師と相談して他の治療と併用してみたり、枕を工夫してみたりしながら取り組んでみるとよいでしょう。
減量
肥満は睡眠時無呼吸症候群の原因の一つであり、現在では睡眠時無呼吸症候群の原因上位にランクインしています。
肥満を解消することで、睡眠時無呼吸症候群が改善することが多いです。
子どもの肥満は、今後の身体の成長も考慮して調整していかなければならないため、医師と相談しながら進めていきましょう。
主な例を紹介します。
・3食バランスよく食べよう
・30回以上かんで食べよう
・外で遊ぼう 子どもの減量に一緒に取り組むことで、保護者もより健康的な身体になれ、一石二鳥と言えます。
参考:
小児の肥満について‐南京都病院
CPAP
CPAPは「持続陽圧呼吸療法」と呼ばれ、鼻にマスクを装着して空気を送り込むことで、睡眠時無呼吸症候群による体内の酸素不足を解消する治療方法です。
減量中や、アデノイドなどの摘出手術前の一時的な呼吸確保のために使用されることが多いです。 CPAPは睡眠時無呼吸症候群の根本的な治療ではなく、一時的に夜間の無呼吸を改善し体内の酸素量を確保している状態であるため、肥満やアデノイドなど、根本的な治療を進めながら併用していきます。
肥大した扁桃腺やアデノイドを取り除く手術
扁桃腺やアデノイドが気道を閉塞して、睡眠時無呼吸症候群を発症している場合は、手術をして取り除きます。
アデノイドは、年齢が進むにつれて小さくなっていくため様子を見ることが多いですが、いびきや無呼吸が頻発している場合や、日中の集中力低下や不機嫌など日常生活に影響が続く場合は、早めに取り除いた方が早期治療につながります。 今後の子どもの成長を考慮して、手術を選択するかは主治医と相談しましょう。
お子さんと受診するときには寝ている様子を動画に撮って持っていきましょう

子どものいびきや無呼吸が気になり、受診したときに実際の映像があると医師も判断しやすいため、動画を撮って持参しましょう。
撮っておきたいポイントは以下の通りです。
・いびきの程度(長さや回数など)
・無呼吸の時間
・胸や腹の動き(上半身をはだけさせて撮れるのが理想)
・子どもの顔(苦しそうな表情はないか、汗をかいてないか)
およそ5分程度あると、医師も分かりやすいようです。 どこに受診しようか迷ったときは、かかりつけの小児科に相談し、小児の睡眠時無呼吸症候群を取り扱っている耳鼻咽喉科を紹介してもらうとよいでしょう。
参考:
小児睡眠時無呼吸症候群
まとめ

子どもの睡眠時無呼吸症候群について解説しました。
子どもがいびきをかいていると、よく寝ているなと思いがちですが、実は睡眠時無呼吸症候群が関係している可能性があるため、いびきが続く場合はよく観察しましょう。
他にも、寝起きの悪さや、日中の不機嫌、集中力の低下など、気になる点がある場合は、医師に相談するのがおすすめです。
受診する際は、子どもの寝ている様子を動画に撮って持参すると、より具体的な判断がしやすいため、スムーズに検査や今後の方針が決められるでしょう。 睡眠時無呼吸症候群は、子どもの今後の成長に大きく影響してくるため、気になる場合は早めの受診、早期治療が望ましいです。
【よくある質問】
Q.子どものいびきが気になります。子どもにも睡眠時無呼吸症候群はあるのでしょうか?
A.あります。大人とは原因が異なり、扁桃腺がもとから大きい場合や、アデノイドと言われる喉の奥にできるリンパの塊などが、気道を閉塞していびきにつながっている場合が多いです。
無呼吸が多い場合は、寝ている様子を動画に撮って医師に見せ、睡眠時無呼吸症候群の検査を受けると安心です。
Q.子どもの睡眠時無呼吸症候群はどんな治療をしますか?
A.原因にもよりますが、扁桃腺が大きい場合やアデノイドが原因の場合は、手術をして取り除くことが多いです。
手術をしてしまえば、睡眠時無呼吸症候群が治る可能性が高いので、原因に応じて医師と治療方針を相談しましょう。