いびきは病気のサイン?|睡眠時無呼吸症候群や治療法を解説
や治療について.webp)
いびきは、何らかの原因で睡眠中に気道が狭くなることで発生する音ですが、自然に解消し、健康に影響を与えずに治る場合もあります。
しかし、いびきが長期的に見られ、それに加えて慢性的な寝不足や日中の眠気、居眠りなど睡眠時無呼吸症候群(SAS)特有の症状が見られる場合は、早急に治療をしないと重大な健康リスクを伴い、時には命に関わることもあります。
この記事では、いびきをかくことは病気なのか、どのようなリスクがあるのかについて解説します。また、あわせて検査方法や治療法、そして治療を受けるためには何科を受診すれば良いのかについても解説するので、ぜひ参考にしてください。
文章だけだとイメージしにくい…という方は、
専門医が分かりやすく解説しているこちらの動画をご覧ください。
目次
いびきをかく=「病気」なのか?

いびきは、多くの人が経験する現象であり、その大半はちょっとした過労や睡眠時の体制等で発生します。しかし、いびきが頻繁に発生し、かつ大きな音を伴う場合は背後に深刻な健康問題が隠れている可能性があります。
しかし、いびきそのものが病気を引き起こすわけではありません。まずは、いびきについて詳しく解説していきます。
いびきそのものが病気を引き起こすわけではない
いびきは、睡眠中に気道が部分的に狭くなることで発生する音です。
通常、睡眠中は筋肉が弛緩し、舌や喉の柔らかい組織が後方に下がりやすくなります。その結果、気道が狭まり、この狭くなった気道を空気が通る際に、振動が起こって大きないびき音が生じます。
しかし、いびきそのものは直接的に病気を引き起こすものではありません。むしろ、いびきは身体が他の原因に対して反応している結果として現れる症状です。
例えば、極度の疲労やアルコール摂取、一過性の風邪による鼻づまり、喫煙、寝る前の飲酒などが該当します。
よって、いびき自体が健康に重大な影響を及ぼすわけではないのです。
参考:
呼吸器Q&A Q15 夜、いびきをかく、と言われました|日本呼吸器学会
いびきを伴う病気について

いびきそのものが病気を引き起こすわけではないとはいえ、いびきが継続的に発生する場合は、健康上のリスクを考慮する必要があります。
ここでは、症状の一つとしていびきを呈する疾患を解説します。
アレルギー性鼻炎や慢性副鼻腔炎などの鼻の疾患
鼻に疾患があり、鼻呼吸が日常的にできなくなっている場合は、病気の発生を考えます。
例えば、次のような疾患は注意が必要です。
- 花粉症(季節性アレルギー性鼻炎)
- 通年性アレルギー性鼻炎(ダニやホコリなどに反応して症状が出る)
- 慢性副鼻腔炎
- 鼻中隔弯曲症(鼻の左右を隔てる鼻中隔が強く曲がっているために、いつも鼻がつまったり、鼻出血が多くなったり、口呼吸やいびきなどの症状があること)
これらの疾患は、一過性の風邪と症状が似ていることも多いため、見逃され、発見が遅れてしまうこともよくあります。
これにより、鼻づまりが起きて鼻呼吸が難しくなり、口呼吸になった結果、 取り込む空気量が口だけに限定されることで乱流が生まれやすくなり、いびきが発生しやすくなります。
睡眠時無呼吸症候群(SAS)
睡眠時無呼吸症候群(SAS)は、睡眠中に一時的に呼吸が停止する状態を繰り返す疾患です。
この病気は、無呼吸が長く続くことで酸素不足を引き起こし、脳が寝ている間に中途覚醒を起こして睡眠を妨げます。その結果、十分な睡眠をとっているはずなのに、慢性的な睡眠不足や日中の強い眠気、集中力の低下、居眠りなどの症状を引き起こします。
あわせて、無呼吸が発生する際、狭められた気道によっていびきも発生することが知られています。
参考:
呼吸器Q&A Q15 夜、いびきをかく、と言われました|日本呼吸器学会
病気を併発している場合は保険適用でいびき治療ができる
いびきの治療は、基本的に保険適用外の自由診療となりますが、病気を併発している場合には保険が適用されることがあります。
睡眠時無呼吸症候群の治療 の場合には、 一般的にCPAP(シーパップ)療法 が保険適用の治療法になりますが、CPAP(シーパップ)療法は、対症療法であり、根本的な治療法ではありません
どうして睡眠時無呼吸症候群(SAS)を放置すると危険なのか

ここまで、いびきのメカニズムといびきを伴う病気について解説してきましたが、いびきが症状として見られる疾患の中でも特に睡眠時無呼吸症候群(SAS)は、放置すると危険な病気であると指摘されています。
どうして、睡眠時無呼吸症候群(SAS)の放置は危険なのか詳しく解説します。
睡眠時無呼吸症候群(SAS)はさまざまな合併症をもたらして命に関わることも
睡眠時無呼吸症候群(SAS)は、睡眠中に繰り返される無呼吸によって睡眠が分断され、慢性的な睡眠不足に陥る疾患ですが、治療の遅れはさまざまな合併症をもたらし、時には命に関わることもあります。
代表的な疾患は次の通りです。
- 高血圧
- 心不全
- 脳卒中
- うつ病
- 糖尿病
これらの病気は、いずれも重大な健康リスクを伴い、場合によっては命に関わることもあります。
また、睡眠時無呼吸症候群(SAS)は日中の強い眠気によって、自分が意図しないタイミングで居眠りをしてしまうことがあります。この居眠りが車の運転中など絶対に眠ってはいけない場面で現れると、事故を起こし、本人だけでなく周りにいる人にも大きな影響を与えることにつながります。
睡眠時無呼吸症候群(SAS)を発症しやすい人の特徴
上記のように、睡眠時無呼吸症候群(SAS)は治療せず放置すると本人の命に関わるだけでなく、社会全体にも多大なリスクをもたらすことがあります。
睡眠時無呼吸症候群(SAS)を発症しやすい人には次のような特徴があるので、複数の項目で当てはまる場合は注意が必要です。
- 肥満
- 首が短くて太い人
- 下あごの骨が後退している
- 高齢(50歳以上)
- 男性(女性であっても閉経後は男性とほぼ変わらない発症率となる)
- 慢性的な鼻づまりがある
- よく飲酒をする
- 睡眠薬を服用している
- 日常的に喫煙する
参考:
いびき|Richard J. Schwab(University of Pennsylvania)
いびき・睡眠時無呼吸症候群(SAS)の検査と治療について
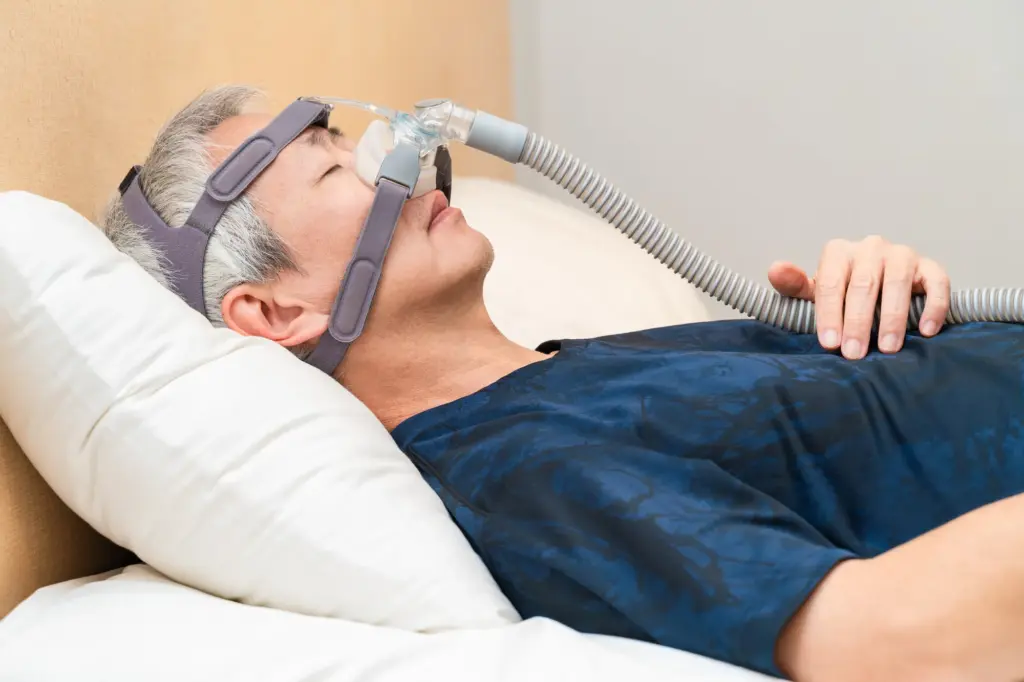
睡眠時無呼吸症候群(SAS)や長期にわたるいびきが疑われる場合、早期の 治療が 必要です。適切な検査と治療を受けることで、これらの問題を効果的に解決することができます。
ここからは、医療機関で一般的に行われる睡眠時無呼吸症候群(SAS)の検査と治療法について解説します。
いびき・睡眠時無呼吸症候群(SAS)の検査:睡眠ポリグラフ検査
SASの確定診断には、睡眠ポリグラフ検査が一般的に用いられます。
この検査は、患者に病院のベッドで一晩寝てもらい、特殊な機器を用いて呼吸などの睡眠中の状態をモニタリングするものです。
検査で測定する項目は睡眠中の呼吸に加え、脳波、眼電図、顎筋電図、心電図、気流、呼吸努力、酸素飽和度などがあり、さまざまな観点から睡眠時無呼吸症候群(SAS)の状態を客観的に判断します。
検査の結果、1時間あたりの無呼吸と低呼吸を合わせた回数である無呼吸低呼吸指数(AHI)が5以上であり、かついびきや日中の眠気など睡眠時無呼吸症候群(SAS)特有の症状を伴う際にSASと診断します。
また、その重症度はAHI5〜15を軽症、15〜30を中等症、30以上を重症とします。
参考:
呼吸器の病気 睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)|日本呼吸器学会
いびき・睡眠時無呼吸症候群(SAS)の治療①:CPAP(シーパップ)療法
睡眠ポリグラフ検査の結果、中等症以上と診断された場合は、経鼻的持続陽圧呼吸療法(Continuous posi-tive airway pressure:CPAP)を実施するのが一般的です。
CPAP(シーパップ)は持続的に気道中に空気を送ることで、狭くなっている気道を広げ、気道の閉塞や無呼吸の発生を抑制する治療法で、CPAP(シーパップ)装置本体と、そこから伸びているチューブ、そして鼻に装着するマスクから形成されています。
初めてCPAP(シーパップ)装置を見た人は、その特有の形態に驚き、また最初はマスクをつけて寝ることになかなか慣れないこともあります。しかし、その効果は非常に高く、睡眠時無呼吸症候群(SAS)による症状を大幅に改善することができます。
また、CPAP(シーパップ)の使用に伴って、前述した危険な合併症の発症リスクも抑えることができるため、継続的な治療が有効です。
但し、あくまで対症療法であり、根本治療ではありませんので、CPAP(シーパップ)療法中に、肥満を改善する等、睡眠時無呼吸症候群の原因となっている疾患を別途治療しなければならず、それなりの期間、CPAP(シーパップ)療法を継続しなければなりません。そして、その期間の長さは、睡眠時無呼吸症候群(SAS)の原因が問題の起こらないレベルにまで改善されなければならない為、人によって異なり、場合によっては長期に及ぶケースもあります。
いびき・睡眠時無呼吸症候群(SAS)の治療②:マウスピース
マウスピースを用いた治療も、睡眠時無呼吸症候群(SAS)に対して効果が高いです。
これは、下あごを前方に固定することで気道を広げ、無呼吸の発生を防ぐ仕組みになっています。
特に、軽度から中等度のSAS患者に適しており、CPAP(シーパップ)療法に比べて装着が簡便で、手軽に使用できることが特徴です。
ただし、中等症以上の睡眠時無呼吸症候群(SAS)には効果が薄いことも知られているので、どの治療法が実施されるかは、医師の判断を仰ぎましょう。また、マウスピースによる治療もCPAP(シーパップ)療法と同じく対症療法であり、根本治療ではありません。
いびき・睡眠時無呼吸症候群(SAS)の治療③:外科手術
重度の睡眠時無呼吸症候群(SAS)や、CPAP(シーパップ)療法やマウスピースによる治療が効果を示さない場合には、外科手術が選択肢として検討されることがあります。
例えば、口蓋垂(のどちんこ)や軟口蓋、咽頭の一部を切除し、気道を広げる「口蓋垂軟口蓋咽頭形成術(UPPP)」を実施すると、気道が開放され、無呼吸の発生が軽減されます。
こうした手術は、無呼吸の根本的な原因を取り除くことができるメリットがありますが、手術に伴う合併症リスクや高額な費用、そして手術後には一定の回復期間が必要になるなどのデメリットもあります。
手術を検討する際は、専門医と十分な相談を行い、自身の症状や状態に最も適した治療法を選択することが重要です。
参考:
いびき|Richard J. Schwab(University of Pennsylvania)
呼吸器の病気 睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)|日本呼吸器学会
いびき・睡眠時無呼吸症候群(SAS)の治療④:いびきレーザー治療
いびきレーザー治療は、口蓋垂から軟口蓋の一部を切除する方法や、軟口蓋まわりの粘膜を引き締める方法があり、どれも睡眠時無呼吸症候群(SAS)やいびきに対して根本治療が可能です。
口蓋垂から軟口蓋の一部を切除する方法(従来のいびきレーザー治療)は、気道を拡大することができますが、施術中の激しい痛みやダウンタイムをともなうことがあります。
一方、軟口蓋まわりの粘膜を引き締める方法(いびきメディカルクリニックのいびきレーザー治療)では、痛みやダウンタイムがほぼなく治療できることが特長です。
詳しくは後述していますので、そちらをご覧ください。
いびきや睡眠時無呼吸症候群(SAS)の治療は何科でできるの?

上記のように、医療機関では専門的な睡眠時無呼吸症候群(SAS)の検査や治療を受けることができますが、実際に病院に行く際はどの診療科に行けば良いか迷う場合もあるでしょう。
一般的に、いびきや睡眠時無呼吸症候群(SAS)の専門的な治療が可能な診療科は、耳鼻咽喉科や呼吸器内科である場合が多いです。
これらの診療科では、専門的な検査・治療が実施可能なことに加え、原因となる他の疾患も総合的にアプローチし、治療をすることができます。
また、近年では睡眠の問題にフォーカスを当て、より踏み込んで治療を行う睡眠外来や、睡眠時無呼吸症候群の診療を専門に行ういびき外来も続々と登場しています。
いびきや無呼吸の症状に悩んでいる方は、ぜひこの機会にお近くのクリニックを探してみてください。
参考:
呼吸器Q&A Q15 夜、いびきをかく、と言われました|日本呼吸器学会
いびきメディカルクリニックでは切らないいびきレーザー治療「パルスサーミア」が受けられる

今回は、いびきのメカニズムや、それに伴う病気の危険性について詳しく解説しました。
本コラムを読んでいる方の中で、「どのクリニックに行けば良いかわからない」という方がいれば、ぜひいびきメディカルクリニックにご相談ください。
いびきメディカルクリニックでは、切らないいびき治療として「パルスサーミア」といういびきレーザー治療 を提供しています。この治療法は、分類としては外科手術に該当しますが、従来の手術とは異なり、外科的なアプローチを必要としません。
「パルスサーミア」は、特定の波長のレーザーを使用して、喉や口腔内の軟組織を引き締めることで、気道の狭窄を改善します。この治療は、従来の外科手術のように患部を切ったり、傷つけたりしないため、痛みが少なく、治療後の入院も不要です。
また、施術時間も短く、日々仕事や家事に追われて時間が取れない方でも、安心して治療を続けることができます。
いびきメディカルクリニックでは、お客様にご納得いただいたうえで治療を受けていただくために、無料カウンセリングを実施しています。担当のスタッフがわかりやすく解説しますので、ぜひ本コラムの最後に設置されている予約フォームからご相談ください。
<いびきメディカルの切らないいびきレーザー治療「パルスサーミア」の詳細はこちら>
よくある質問
いびきや睡眠時無呼吸症候群(SAS)は、耳鼻咽喉科や呼吸器内科、睡眠外来、そしていびき外来で治療することができます。





